Российские «облака» отстают от западных
В российском здравоохранении пока отсутствует культура да и возможность каких-либо регулярных платежей и долгосрочных контрактов за право использования ПО, за сопровождение информационных систем. Это серьезно сдерживает развитие cloud computing в этой отрасли.
Плохо это или хорошо, но широкомасштабная информатизация российской медицины и создание отечественных «медицинских облаков» стартовали со значительным отставанием от западных стран. Плохо потому, что с отставанием. Хорошо потому, что уже созрело чёткое понимание того, где концепция cloud computing применительно к здравоохранению эффективна, а где всего лишь money in the fly, т.е. деньги на ветер. А это дорогого стоит.
Отечественным учреждениям здравоохранения представился уникальный шанс перепрыгнуть сразу через несколько ступеней эволюции ИТ-технологий, набив при этом минимум шишек и сэкономив колоссальные бюджеты.
С чего начинается «cloud computing»
Возможно, так вот сразу дорога в публичные облака, по ряду юридических причин, будет затруднительна. Но пользователи медицинских информационных систем должны привыкнуть, что SaaS и прочие *aaS-технологии на базе частных облаков – это не пустой звук, а реальный инструмент ведения врачебной практики.
Медицинские приложения и «облака»
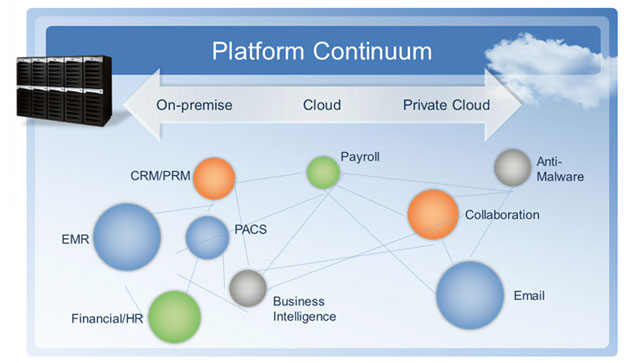
Источник: Microsoft, 2011г.
В этой связи, интересен ответ Николая Кречетова, главы филиала корпорации InterSystems в России, странах СНГ и Балтии, на вопрос о примерах деятельности коммерческих облачных провайдеров, специализирующихся на здравоохранении. Насколько высока вероятность появления чего-то подобного в России? Или пока речь можно вести только о частных облаках и SaaS?
По его данным, существует большое количество коммерческих продуктов для здравоохранения (например, финансовые системы, CRM и т.п.), которые успешно используются медицинскими организациями в облаке. Компании Microsoft и Google уже несколько лет продвигают облачные решения для ведения персонального паспорта здоровья (PHR). Однако многие информационные системы, связанные с ключевыми для медицинской организации функциями (ведение электронной истории болезни, лабораторные информационные системы и т.п.), до сих пор функционируют внутри ЛПУ, либо в частных облаках (по сути, единых центрах обработки данных сетей клиник или крупных госпиталей).
«Наша компания является оператором своего частного облака в некоторых странах, например в Чили, однако возможность работы с этим облаком есть пока только у государственных больниц. Где располагается ЦОД и является ли он ведомственным или коммерческим ? не имеет значения, на наш взгляд, - полагает эксперт. - В российском здравоохранении пока более насущной проблемой является отсутствие культуры каких-либо регулярных платежей и долгосрочных контрактов (за право использования ПО, за сопровождение информационных систем). Это значит, что горизонт планирования должен составлять не 1 ? 2 года, а 5 ? 10 лет (именно такой жизненный цикл у систем ведения электронной истории болезни сейчас). Тогда можно будет говорить о понятном и прозрачном планировании расходов на право пользования программным обеспечением и о сопутствующем гарантийном обслуживании. Ведь SaaS, как бизнес-модель, требует именно этого».
Проблемы, проблемы, проблемы
Естественный вопрос – а чем же плохи существующие информационные системы, и почему их пора поменять на облачные сервисы? Ответ состоит из трех пунктов.
Во-первых, хотим мы того или не хотим, медицина и у нас, как и во всем мире, в той или иной степени перешла на страховой принцип финансирования. А это означает, что в эту сферу деятельности пришли такие понятия, как экономическая эффективность, рентабельность и конкуренция. Это обстоятельство заставляет менеджеров автоматизировать бизнес-процессы и обеспечивать их непрерывность с помощью ИТ – это общепринятая мировая практика. Эта же практика показывает, что одно из самых экономичных решений – использование элементов концепции «облачных вычислений».
Во-вторых, сектор здравоохранения, как любят выражаться ИТ-шники, - крайне разнородная территориально распределенная гетерогенная среда. Обеспечить синхронизацию и доступность необходимых данных в тысячах локальных информационных систем крайне сложно. А обеспечение должного уровня информационной безопасности при обмене данными просто нереально. Выход – укрупнение и централизация ИТ. Яркая иллюстрация из другой отрасли – текущая ситуация с трансформацией ИТ-парадигмы «Сбербанка» и ВТБ: от пары десятков вычислительных центров и более чем нескольких тысяч локальных систем к единому ЦОДу с предоставлением унифицированных сервисов потребителям.
Говоря об этом, прежде всего, следует напомнить о государственной программе создания единой электронной карты пациента и организации сбора информации с рабочих мест каждого лечебного учреждения. Этот мощный драйвер роста ИТ затрат в медицине повысил уровень «облачности» концепции информатизации здравоохранения.
И, наконец, третий пункт. Последний по порядку, но, очевидно, первый в разрезе практического применения: где взять столько ИТ-специалистов? Обратимся к сухой статистике. В таблице ниже приведены данные опроса, проведенного Ассоциацией развития медицинских информационных технологий (АРМИТ).
Зависимость: число ПК – наличие в ЛПУ ИТ-службы (ИТ-специалистов)
(по данным анкетирования посетителей на 6-м Международном форуме MedSoft-2010)
| Число ПК в ЛПУ | Число ЛПУ | в т.ч. % ЛПУ, в которых есть ИТ-служба (ИТ-специалисты) |
| менее 10 ПК | 33 | 15.2 |
| 10-19 ПК | 58 | 32.8 |
| 20-49 ПК | 103 | 52.4 |
| 50-99 ПК | 63 | 63.5 |
| 100-199 ПК | 56 | 76.8 |
| 200 ПК и более | 55 | 94.4 |
Источник: АРМИТ, 2010г.
Результаты выглядят удручающе. Самый массовый сегмент ЛПУ - до 100 персональных компьютеров – укомплектован ИТ-специалистами не более чем в половине случаев. И чем дальше в регионы – тем ситуация хуже…
По данным Федеральной службы государственной статистики на 1 января 2009 г. в России функционировало 6500 больничных учреждений, 15600 амбулаторно-поликлинических учреждений, 11700 женских консультаций, 39800 фельдшерско-акушерских пунктов и т.д. Складываем и перемножаем…
Эти печальные цифры, на первый взгляд, касаются небольших ЛПУ. Остальные могут расслабиться. Но это только на первый взгляд. Крупные медицинские центры также уязвимы. Ведь они, как правило, находятся вблизи мегаполисов и крупных городов. Любой желающий может поинтересоваться у финансистов или телекомщиков (они это уже прошли), чего им стоило найти площадку для основного и резервного вычислительного центра, через какие круги ада прошлось продираться при подключении к электросетям и т.д.
Алексей Демин, управляющий продажами в корпоративном сегменте G Data Software в России и СНГ, высказывает свое мнение: «Облачный» подход к медицине должен обеспечивать комфортную работу специалиста и пациента. Данные пациентов должны быть доступны медицинским работникам в любом регионе страны. Пропуском в новый мир могли бы послужить электронные медицинские карты».
Но за удобство надо платить: попадая в зависимость от инфраструктуры, мы должны обеспечить бесперебойное функционирование этой самой инфраструктуры, а, в ряде случаев, даже ее наличие. Увы, многие медицинские учреждения до сих пор не имеют хорошего канала связи и оборудования. А если посчитать, сколько в России ЦОДов сертифицировано по стандарту непрерывности бизнеса Tier 3, то хватит пальцев одной руки. И все они, увы, пока не в медучреждениях.
А ведь, по большому счету облачная инфраструктура в мировом масштабе уже создана, в России также есть местные провайдеры cloud computing и мощные ИТ-аутсорсеры. Использование их услуг может значительно ускорить процесс и сэкономить деньги.
Одна загвоздка, вернее две – информационная безопасность и каналы связи. Но на то и существует Минздравсоцразвития и его сеть МИАЦ. Можно, например, перенять опыт Центробанка в решении части этих проблем, а также предложить свои решения и пролоббировать свои интересы. Иначе придется открывать в каждом техническом ВУЗе кафедру подготовки ИТ-специалистов для здравоохранения.
Вернуться на главную страницу обзора
Опубликовано в 2011 г.